
- Mi bebé y yo
- Bebés
- Alimentación del bebé
- Lactancia
Lactancia materna y artificial
- ¿Qué es la lactancia materna?
- ¿Y yo? ¿Podré dar el pecho?
- Lactancia materna: el calostro y la subida de la leche
- 7 beneficios de la leche materna
- Cómo se da el pecho al bebé
- Lactancia materna a demanda y exclusiva
- ¿Cómo se sabe si el bebé ha comido suficiente?
- Cuánto debe durar la toma al pecho
- Cesárea y lactancia: qué ocurre
- No, a la doble pesada
- Las posiciones más adecuadas para la lactancia materna
- Posibles problemas y trastornos causados por la lactancia materna
- Momentos críticos de la lactancia materna
- ¿Cuánto tiempo se tiene que amamantar a un bebé?
- Alimentación de las mamás que dan el pecho al bebé
- Grupos y asociaciones de apoyo a la lactancia materna
- Lactancia artificial: ¿cuándo recurrir al biberón?
- Diferencias entre lactancia materna y artificial
El mejor alimento para un bebe es la leche materna. El consenso entre expertos es unánime. La lactancia materna es la manera más completa de alimentar a un recién nacido. No solo proporciona alimento físico, sino también emocional, generando un vínculo único entre madre e hijo.
Siendo la lactancia materna lo más recomendable, no es la única opción. La lactancia artificial hoy en día ha conseguido cumplir estándares nutricionales muy altos y su calidad se asemeja cada vez más a la de la lactancia materna.
Si estás interesada en saber más sobre lactancia materna, artificial o mixta, te damos todas las claves para que tu lactancia sea un éxito, y respondemos a las dudas más frecuentes de las mamás. ¡Esto te interesa mucho!
¿Qué es la lactancia materna?
- Es la forma más natural de alimentar a un bebé. La composición de la leche materna evoluciona con el recién nacido y se adapta a las necesidades del bebé, proporcionando todos los nutrientes que el pequeño necesita para crecer y desarrollarse.
- La OMS (Organización Mundial de la Salud) señala que "la lactancia materna es la forma ideal de aportar a los niños pequeños los nutrientes que necesitan para un crecimiento y desarrollo saludables”.
¿Y yo? ¿Podré dar el pecho?
- Todas las mujeres pueden amamantar, siempre que dispongan de buena información y del apoyo de su familia y del sistema de atención de salud.
- Para conseguir una lactancia materna exitosa, es importante dar el pecho al bebé nada más nacer, piel con piel, aprovechando el agarre espontáneo. El contacto es esencial para la lactancia materna y la formación del vínculo madre-hijo, sobre todo durante las primeras 24 horas.
- Practicar el rooming-in, es decir, tener al bebé contigo en la habitación, te ayudará a darle el pecho a demanda desde el principio. El régimen cerrado, con tomas en horarios fijos, no favorece la relación madre-hijo y dificulta la lactancia materna.
- Para mejorar tu experiencia con la lactancia materna, es interesante, ya durante el embarazo, que te informes sobre el protocolo de partos del hospital. Puedes consultar si trabajan con protocolo de contacto precoz piel con piel, si respetan la hora sagrada después del parto y si están a favor de la no separación madre-hijo, ya que todo ello irá a favor de un establecimiento de la lactancia materna exitosa.
- La OMS recomienda la lactancia materna y exclusiva durante los primeros 6 meses, y continuar complementando con otros alimentos hasta los dos años o el tiempo que la madre y el bebé lo deseen.

Lactancia materna: el calostro y la subida de la leche
- El calostro es el primer alimento que se produce después del parto, y es ideal para los primeros días del bebé hasta que se produce la leche madura.
- Es rico en proteínas, carbohidratos, vitaminas y anticuerpos que combaten las bacterias y los virus. Por lo que además de proporcionarle energía, también refuerza su sistema inmunitario.
- La mamá genera unos 50 ml de calostro al día, que son suficientes para cubrir las necesidades del recién nacido. Su aspecto es espeso y amarillento, por eso se le conoce también como oro líquido.
En cuanto a la subida de la leche, ¿qué necesitas saber?
- La llamada "subida" de la leche se produce como consecuencia de la succión del pecho por parte del recién nacido. Es decir, cuando succiona el calostro, el bebé pone en marcha el proceso que conducirá a la producción de la leche propiamente dicha, por eso es tan importante iniciar la lactancia lo antes posible.
- La subida de la leche se produce entre 24 y 72 horas después del parto, el tiempo es orientativo y varía de una mujer a otra.
- Independientemente de si el bebé ha nacido a través de un parto vaginal o una cesárea, la subida de la leche se produce. Esta no depende del tipo de nacimiento, sino de un mecanismo que se pone en marcha después de la salida de la placenta.
- No obstante, en caso de cesárea, es posible que en algunos casos la subida se retrase, como explicaremos más adelante.
(Te interesa: Apoyo a la mamá en el hospital, clave del éxito de la lactancia)
7 beneficios de la leche materna
Los principales beneficios y ventajas que posee el precioso alimento materno son los siguientes:
- Es el alimento que la naturaleza ha previsto para la alimentación del bebé humano: es un alimento perfecto para un bebé.
- Contiene todos los nutrientes necesarios para el desarrollo y el crecimiento del bebé.
- Contiene anticuerpos y factores protectores, que la mamá pasa al bebé a través de la leche. Sobre todo, antes de las primeras vacunas de los dos meses.
- Contiene oligosacáridos (azúcares) que nutren la flora bacteriana del sistema digestivo del pequeño.
- Protege de problemas de salud futuros, como la obesidad, el colesterol o algunas alergias.
- Favorece la recuperación de la mamá después del parto, utilizando la grasa acumulada durante el embarazo para producir leche.
- Por último, un beneficio para el bolsillo: la lactancia materna está al alcance de todas las mamás y también representa un ahorro económico considerable.

Cómo se da el pecho al bebé
La lactancia materna exitosa depende del equilibrio entre madre e hijo. Ambos deben aprender como mamar y dar de mamar, asegurando así una correcta producción y duración de la lactancia.
Para que la producción de leche se estimule de forma correcta y la lactancia sea satisfactoria para ambos el enganche al pecho y la posición de madre y bebé deben ser correctos.
Posición
- El iniciar y establecer la lactancia puede ser una tarea agotadora para la madre. Durante los primeros días y semanas, la demanda del bebé es muy alta. Esto, unido a su falta de experiencia en la succión, hace que necesite tomas muy frecuentes y prolongadas.
- Al principio, es frecuente que la madre pase largos ratos en la misma posición dando el pecho al bebé. Por ello, mantener una postura adecuada ayudará a ambos durante la lactancia.
- La posición de la madre para dar el pecho debe ser aquella en la que se encuentre cómoda, bien sentada o acostada. Se pueden utilizar cojines o almohadas para mantener la espalda recta y elevar las piernas si se está cansada.
- Sosteniendo a tu bebé una vez que estés cómoda, busca una postura para él donde entren en contacto tu pancita y la suya, alineados y a una altura en la que la boca del bebé coincida con tu pecho, para que el bebé no necesite girar la cabeza para comer, ni la madre necesite inclinarse para dirigir el pecho hacia el bebé.
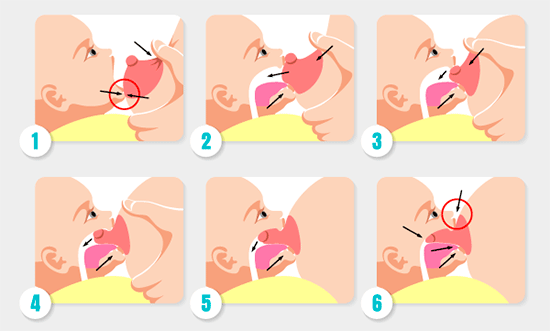 Succión y agarre correctos (ilustración)
Succión y agarre correctos (ilustración)
Agarre al pecho
- Una vez conseguida la posición, se empieza a trabajar el agarre, siempre estando la boca del bebé en contacto con el pecho materno.
- Para iniciar el agarre, hay que esperar a que el bebé tenga la boca bien abierta, como si fuera a bostezar, para así abarcar el pezón y la areola (si toma solo el pezón puede haber dolor y grietas).
- El pezón debe estar orientado hacia el paladar, los labios, hacia atrás, y las mejillas "llenas". El único sonido debe ser el producido por el bebé al succionar y tragar. No deben sentirse los “pops” o chasquidos, y si es así mejor parar, valorar la posición y volver a empezar.
- Si la madre siente dolor, debe retirar al niño, valorar la posición y el agarre y corregirlos, si es necesario.
Lactancia materna a demanda y exclusiva
A diferencia de la alimentación artificial, la lactancia materna no sigue diagramas ni tablas: para saber cuándo es el momento de darle el pecho, la madre debe confiar en el bebé y en su instinto.
- Durante las primeras semanas de vida, las tomas son, de media, unas 8-12 cada 24 horas. La sugerencia es dar al niño de mamar según lo pida, ofreciendo el pecho cada vez que el bebé parezca interesado, se muestre inquieto o gire la cabeza y abra la boca (recordemos que el llanto es un signo tardío de hambre).
- Seguir los ritmos del niño sin mirar el reloj es muy importante, porque solo él sabe cuándo su estómago está vacío. La leche materna es fácil de digerir y puede ocurrir que, media hora después de la alimentación, el bebé tenga hambre. Dejémonos guiar por él, siempre y cuando el número de tomas sea adecuado: el riesgo es que no sean suficientemente numerosas.
¿Cómo se sabe si el bebé ha comido suficiente?
Al principio de la lactancia, la mayoría de las mamás se preguntan con cierta preocupación si la cantidad de leche materna que producen es la adecuada para el bebé.
La mamá SIEMPRE es capaz de producir suficiente leche para su bebé. Siempre que la postura y el agarre sean correctos, se asegura una correcta producción. No olvides que es el bebé el que modula la cantidad de leche que necesita que produzca su madre a través de la demanda y la succión.
No obstante, si necesitas más seguridad, hay signos que indican una correcta producción y alimentación del recién nacido:
- Moja de 5 a 8 pañales al día.
- Aumenta en torno a 140-200 gramos a la semana.
- Muestra interés por el pecho y hace 10-12 tomas al día.
- Tiene un aspecto saludable y está sano y activo.
¿Qué hacer si crees que el bebé no come suficiente?
- Consulta con tu ginecóloga, enfermera de pediatría o asesora de lactancia para que valore el agarre, la postura y la succión.
- La clave está en la estimulación del pecho. Cuanto más succione el bebé, más leche producirá. En ocasiones es necesario recurrir al sacaleches, sobre todo en casos de bebés prematuros o con problemas de succión.
- Un ambiente tranquilo y sereno también ayudará. Pide ayuda a tu círculo de familiares y amigos. Evita situaciones de estrés y busca cómo favorecer el descanso físico y mental.
- Pide ayuda siempre que lo necesites.
Cuánto debe durar la toma al pecho
La comida debe terminar cuando el niño se desprende espontáneamente del pecho o se queda dormido. Es normal que al principio la madre tenga la sensación de estar constantemente dando el pecho. Aunque puede parecer muy cansado al principio, una vez que la lactancia está establecida, el bebé vacía los pechos con rapidez y las tomas se acortan progresivamente.
Es importante que el bebé vacíe bien el pecho antes de cambiar al contrario. Es recomendable ofrecer el mismo pecho en la siguiente toma para asegurar un correcto vaciado antes de cambiar al siguiente.
¿Las tomas muy largas son propensas a irritar la piel del pezón, provocando la aparición de fisuras?
Si el bebé está enganchado al pecho correctamente, la madre no debe sentir ninguna molestia. Quizás, al principio, durante el período de aprendizaje, puede haber molestias como escozor, pellizcos (con las encías del bebé) o enrojecimiento del pezón.
Si tienes dudas, consulta siempre, para que no se produzcan complicaciones que puedan interferir con la lactancia, es siempre mejor prevenir.
Cesárea y lactancia: qué ocurre
¿En caso de cesárea, la lactancia es más difícil? Es una pregunta que se suelen hacer las recientes mamás que han dado a luz por cesárea.
- Como norma general, haber dado a luz por cesárea no tiene por qué representar un problema a la hora de dar el pecho. La forma en la que se da a luz no es una razón que pueda dificultar la lactancia.
- Lo que obstaculiza el inicio de la lactancia es el procedimiento hospitalario y la falta de protocolos que protejan la lactancia materna y la no separación del bebé y la mamá.
- Si la cesárea se ha efectuado con anestesia epidural, la primera toma puede tener lugar en la misma camilla del quirófano. En caso de anestesia general, la mamá podrá poner al pequeño al pecho en cuanto se despierte y se sienta preparada.
- No obstante, después de una cesárea, la mamá necesita un poco más de ayuda, sobre todo, en las primeras horas y en los días posteriores a la intervención. Es importante que la mamá cuente con una persona: pareja, familiar o cuidador que la ayude a tomar en brazos al bebé y ponérselo al pecho, así como a colocarse en una postura cómoda para los dos.
- Puede darse el caso de que después de la cesárea pueda tardar más de lo normal en subir la leche, pero como hemos visto, es más por la falta de succión temprana que por la intervención en sí.
- Si tienes dificultades, pregunta a una asesora de lactancia o enfermeras de pediatría. Ellas te enseñarán las posturas adecuadas para colocar a tu bebé. Recuerda que los primeros días estarás adolorida por la intervención, pero es importante que estimules tus pechos para provocar la subida de la leche lo antes posible.
(Te interesa: Cesárea: cómo recuperarse rápidamente)
No, a la doble pesada
Hace un tiempo, la doble pesada era algo normal, pero, hoy en día está muy desaconsejada.
No solo cada toma es diferente (duración, agarre, tiempo), sino que también la leche de la madre es siempre diferente, ya que cambia en el transcurso de las 24 horas, y durante la misma toma.
Por lo tanto, puede suceder que, en una toma, el bebé tome muchos mililitros de alimentos ricos en lactosa (más saciante y menos nutritiva) y, en otra, reciba solo unos pocos mililitros, pero de una leche especialmente rica en grasas y proteínas, que alimenta más, aunque llene menos.
La costumbre de pesar al bebé inmediatamente antes y después de las tomas, probablemente, solo genere una ansiedad injustificada, y no aporte información fiable sobre el estado nutricional del bebé.
Las posiciones más adecuadas para la lactancia materna
Al dar el pecho, la comodidad es esencial. Para descubrir cuál es la postura que les funciona más a ti y a tu bebé no dudes en probar todas las que se te ocurran.
Probar diferentes posiciones también ayudará a corregir posibles complicaciones que se produzcan al principio, como grietas u obstrucciones, ya que el bebé cambia el punto de succión al cambiar la mamá de posición.

Diferentes posiciones para dar el pecho al bebé (infografía)
Posición clásica
La mamá sostiene al bebé en sus brazos, la cabeza en el hueco de su brazo y el vientre del bebé contra su abdomen, haciendo que la oreja, el hombro y la cadera del niño se encuentran en la misma línea recta.
Acostada sobre un lado
La mamá y el bebé están estirados de lado, mirándose. La mujer tiene el brazo bajo la cabeza o bajo la almohada o un cojín de lactancia. El niño debe ser colocado a la altura correcta, con la nariz frente al pezón. Para estar más cómoda, la madre puede ponerse unas almohadas detrás de la espalda y una entre las rodillas, con el fin de relajar los músculos abdominales.
Posición de rugby
El cuerpo del niño está debajo del brazo de la madre, en el mismo lado que el pecho que está chupando. Los pies hacia la espalda materna y la cabeza, aguantada por la mano de la madre, delante del pecho. Esta solución es particularmente adecuada para los niños muy pequeños que tienen dificultades en la succión o en caso de cesárea, porque no hay riesgo de que el niño toque la herida con las piernas. También es una posición ideal si la mamá tiene que dar el pecho a gemelos.
Posición supina
Si la madre ha tenido una cesárea, quien la ayude puede poner el bebé al pecho, con el vientre hacia abajo en el cuerpo de la madre, colocado de forma transversal.
Posibles problemas y trastornos causados por la lactancia materna
En los primeros días y semanas de la lactancia, se pueden producir algunos problemas que pueden obstaculizar la buena marcha de la lactancia, e incluso el abandono de la misma, si la mamá no se rodea de los especialistas adecuados. A continuación, vemos los principales.
Grietas en el pezón
- Las grietas son unos pequeños cortes profundos que se producen en el centro del pezón.
- Pueden tener diferentes formas: rayas, cruces, estrellas, etc., y se deben a una succión incorrecta, que es posible identificar fácilmente, porque provoca molestias y dolor durante la toma.
- Existen diferentes soluciones para aliviar las molestias de las grietas, pero la principal es corregir la posición y la succión (que se debe aprender con la ayuda del pediatra o una asesora de lactancia).
- Aplicarse parches de hidrogel o productos específicos, como la lanolina, puede aliviar y ayudar a la curación de grietas que ya se hayan producido.
Obstrucción mamaria
- La obstrucción mamaria es un estancamiento de leche que se produce con frecuencia durante las primeras semanas después del nacimiento, cuando se produce la subida de la leche.
- La causa suele estar en saltarse tomas, marcar horarios para la toma y no dar el pecho a demanda. También puede deberse a una mala succión, ya que produce un vaciado inadecuado del pecho.
- Los síntomas principales son sensación de pesadez, calor y tensión mamaria (que se atenúa cuando el pequeño se prende al pecho). También, si no se corrige, inflamación, piel tensa y brillante, y fiebre.
- Como remedio, se pueden aplicar compresas frías entre tomas y masajear la zona antes y durante la toma, para vaciar los conductos.
Mastitis
- La mastitis es una inflamación de las mamas, que puede deberse a una infección, causada, generalmente, por la penetración de microbios en el interior de la glándula mamaria, a través de grietas en los pezones o de obstrucción de conductos mamarios.
- Suele provocar fiebre, dolor e inflamación.
- Es importante acudir a la consulta de un profesional, ya que si se confirma que hay una mastitis, puede ser necesaria una pauta de antibióticos y antiinflamatorios.
-
En caso de duda, es bueno realizar un cultivo de leche materna para confirmar la infección y pautar así el tratamiento correcto.
-
El tratamiento complementario con probióticos mejora la evolución de la mastitis y restablece la flora bacteriana normal de la mama, previniendo nuevos episodios.

Momentos críticos de la lactancia materna
Hoy en día, hablamos de la lactancia materna como un período prolongado en la vida del bebé. Las últimas recomendaciones son mantener la lactancia materna de forma exclusiva durante los primeros 6 meses y complementarla con otros alimentos durante los dos primeros años, y hasta que la madre y el bebé lo deseen. Sin embargo, hay algunos momentos críticos para la lactancia que la pueden comprometer. ¿Qué hay que hacer?
Existen dos momentos críticos en los que las mamás se sienten particularmente vulnerables y tienden a pasar a la leche de fórmula, no por motivos fisiológicos, sino por inseguridad:
Primeros 20 días de lactancia
- Entre la salida del hospital y la primera visita al pediatra. Las mamás se sienten muy cansadas por el parto y sin fuerzas para el esfuerzo que requiere la lactancia materna. En estos casos, muchas mamás prefieren la lactancia artificial buscando una solución más “cómoda" a corto plazo.
- En este caso, la constancia y el apoyo del entorno familiar son muy importantes. Además de consultar a los profesionales siempre que surjan dudas aunque no parezcan importantes, siempre es mejor consultar a tiempo antes de abandonar la lactancia.
- Aun sabiendo todos los beneficios de la lactancia materna y tras buscar apoyo en profesionales y familiares, no siempre es posible mantener la lactancia. Es en estos casos en los que las mamás son especialmente vulnerables, ya que se pueden sentir culpables o pensar que han fracasado en su crianza, hay que tener claro que este pensamiento NO ES CIERTO.
- La alimentación con leche artificial está pensada y diseñada para un correcto desarrollo del bebé y se adapta a sus necesidades imitando el desarrollo de la lactancia materna. La culpa no es buena para la crianza; una madre siempre es buena madre, no necesariamente lo es solo la que da lactancia materna.
Vuelta al trabajo
- Otro momento “crítico” para la lactancia materna es hacia el tercer o cuarto mes, si la mamá vuelve al trabajo. Tendrá menos tiempo para estar con su hijo y para amamantarlo, por lo que también puede sentirse inclinada a darle el biberón.
En este caso, si lo que te falta es tiempo con tu hijo, pero tienes leche suficiente, puedes optar por usar el sacaleches y empezar un banco de leche casero 15 o 20 días antes de incorporarte a trabajar. - El recurso al sacaleches es, en estos casos, prácticamente imprescindible para mantener la producción y para que la persona que quede al cuidado del pequeño mientras la mamá trabaja pueda seguir ofreciéndole el alimento materno, ya sea en biberón, con una tacita, con una cucharita, con jeringa...
Casos especiales: baja producción y enfermedad
Cuando la producción de leche no es suficiente, muchas mamás también se plantean abandonar la lactancia materna y “pasarse” a la lactancia artificial o la lactancia mixta.
- En estos casos, es interesante saber que el suplemento alimenticio se puede dar con el Sistema de Nutrición Suplementario (SNS), en lugar de usar el biberón. De este modo, el pequeño estimulará el pecho y es posible que la producción de leche acabe aumentando.
- Un caso de abandono de la lactancia especial es el caso de dar el pecho cuando la mamá está enferma. En un caso así, dependiendo del tipo de enfermedad y de la medicación necesaria, la mamá puede tener que interrumpir la lactancia, aunque no tiene por qué ser definitivo, ya que la lactancia se puede recuperar más adelante, con la estimulación adecuada.

¿Cuánto tiempo se tiene que amamantar a un bebé?
- Como hemos visto, la Organización Mundial de la salud recomienda la lactancia materna exclusiva y a demanda durante los seis primeros meses del bebé, como mínimo.
- A partir de los seis meses, se pueden ir completando las tomas de leche con otros alimentos, en función de las indicaciones del pediatra, pero la leche materna debe continuar siendo el alimento principal durante todo el primer año.
- La lactancia materna es recomendable hasta que el bebé cumple dos años, o más, si así lo desean el pequeño y su mamá.
Alimentación de las mamás que dan el pecho al bebé
Se da mucha importancia al cuidado del bebé durante los primeros meses, pero no podemos olvidar que para que el recién nacido se desarrolle correctamente necesita a su mamá.
Es esencial mantener un adecuado estado nutricional durante el período de lactancia, manteniendo una alimentación equilibrada y variada.
Si tienes necesitas mas información ¡Descubre la mejor alimentación para las mamás que dan el pecho aquí!
Grupos y asociaciones de apoyo a la lactancia materna
Los grupos de lactancia ofrecen apoyo a aquellas mujeres que tienen dificultades con la lactancia materna, se sienten sobrecargadas o, simplemente, desean tener más información y conocer a personas en su misma situación.
Estos grupos están formados por mujeres que comparten una misma situación y que se reúnen para intercambiar información, solucionar problemas y conseguir cambios sociales o personales. ¡Aquí tienes algunos grupos que pueden ser de ayuda!
Lactancia artificial: ¿cuándo recurrir al biberón?
Cuando la mamá opta por la lactancia artificial, tanto por necesidad como porque así lo decide, alimentar al bebé con leche de fórmula es una opción perfectamente válida.
(Te interesa: Me siento culpable por no dar el pecho a mi bebé)
La lactancia con leche de fórmula puede empezar después de las primeras semanas de lactancia materna o desde el principio. Si tienes dudas con respecto a esta elección, intenta separar las razones médicas de las que se refieren al aspecto psicológico y emocional.
Recuerda que lo más importante para tu hijo es que se sienta querido y sea bien alimentado, con el método que tu consideres más adecuado.

Las razones más frecuentes por las que la madre suele escoger la lactancia artificial son:
- El bebé, especialmente si es prematuro, tiene un reflejo de succión débil.
- Lactancia dolorosa.
- Falta de información o asesoramiento profesional.
- Período de distanciamiento entre la madre y el bebé.
- Problemas de salud de la madre que requieren la administración de medicamentos incompatibles con la lactancia.
- La necesidad de volver pronto al trabajo.
Sin embargo, recurrir a la leche de fórmula no implica recurrir al biberón, sobre todo si se pretende reiniciar la lactancia materna más adelante. En estos casos, el bebé puede tomar la leche artificial a través de Sistema de Nutrición Suplementaria (SNS) o a través de cucharas, vasos o jeringas (sin agujas, por supuesto).
Por otro lado, si el problema no está en la leche de la madre, si no en la imposibilidad de realizar las tomas (como al volver al trabajo o en un periodo de separación), es posible usar alternativas a la leche de fórmula.
En los casos en los que la mamá sigue produciendo suficiente leche y puede extraérsela con el sacaleches, el bebé puede tomar la leche materna con el biberón o con otros sistemas, si se pretende retomar la lactancia materna más adelante.

Diferencias entre lactancia materna y artificial
Más allá de los prejuicios y situaciones individuales que pueden afectar la elección, te explicamos las ventajas y desventajas de la lactancia artificial, puesto que ya hemos hablado sobradamente de las propiedades beneficiosas de la leche materna.
Ventajas de la leche de fórmula
- El bebé puede ser alimentado por cualquier persona, no sólo por la madre, que puede encontrar fácilmente algo de tiempo para dedicarse a sí misma durante el día. (Sin embargo, la leche materna también puede extraerse con un sacaleches y guardarse en el refrigerador durante unas horas).
- Es más fácil determinar la cantidad de leche que el bebé ingiere en cada toma.
- El bebé no se ve afectado por el tipo de dieta o por la ingesta de sustancias nocivas de la madre.
Desventajas de la leche de fórmula
- Contiene un antígeno, una sustancia que es capaz de causar la formación de anticuerpos y, por esto, puede provocar alergias.
- Se necesitan más utensilios para alimentar al bebé. Además, es necesario esterilizar periódicamente todo el equipo utilizado, biberones y tetinas.
- Hay que pagar por ella.
 Blanca María Díaz Díaz
Blanca María Díaz Díaz
Matrona del Servicio Extremeño de Salud
............


















