Te puede interesar…
- Mi bebé y yo
- Mujer Hoy
- Relaciones de pareja
- Semen: ¿de qué está compuesto? Características, capacidad de fecundación y posibles problemas
Semen: ¿de qué está compuesto? Características, capacidad de fecundación y posibles problemas

¿Sabes cuáles son las características del semen? ¿Te has preguntado alguna vez si la capacidad de fecundación de tu semen es buena? Te explicamos cómo saberlo y cuáles son los principales problemas que afectan la calidad del semen. ¡Y toma nota de estos consejos para mejorar la calidad del esperma!
El semen es un líquido viscoso y blanquecino que empieza a producirse en los hombres durante la adolescencia, entre los 10 y los 15 años. Está compuesto por un conjunto de secreciones producidas por diferentes glándulas del aparato genital masculino que se juntan en el momento de la eyaculación, momento en que el semen es expulsado a través de la uretra.
Si se analiza el líquido eyaculado se puede diferenciar una fase líquida, conocida como plasma seminal, y una fase celular, compuesta mayoritariamente por los espermatozoides y otras células que quedan suspendidas en el plasma seminal.
¿Dónde y cómo se produce el semen?
El semen se produce en los testículos. Existe un conducto, llamado epidídimo, que conecta los testículos con los vasos deferentes por los que circula el semen, y este conducto es el encargado de recibir los espermatozoides inmaduros de los testículos, almacenándolos durante varios días.
Cuando tiene lugar la eyaculación, el semen es expulsado desde una extremidad del epidídimo hacia el conducto deferente. A continuación, el semen se desplaza a través del conducto deferente hacia el cordón espermático, que está situado en la cavidad pélvica más allá del uréter y detrás de la vejiga. Allí, en el vaso deferente se une con la vesícula para formar el conducto eyaculatorio, el cual atraviesa la próstata y se vacía en la uretra.
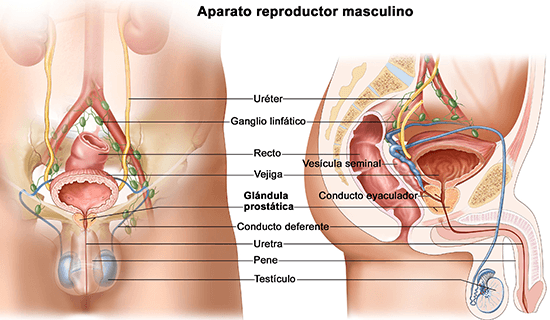
Al producirse la eyaculación, los movimientos rítmicos musculares impulsan el esperma hacia adelante. Y así, el semen sale por el pene. Si bien esto es lo normal, puede darse el caso de que el semen eyaculado vaya hacia atrás de la vejiga, lo que se conoce como eyaculación retrógada o eyaculación seca.
Características del semen
La principal función del semen es la de facilitar la llegada de los espermatozoides hasta el óvulo con el fin de fecundarlo para que se produzca el embarazo. Mientras que entre un 1% y un 2% del semen corresponde a los espermatozoides y otras células provinentes de los testículos, el resto de volumen esta compuesto por: secreciones de la próstata, las vesículas seminales, las glándulas de Cowper, las glándulas de Littre, el epidídimo, y otros, creando la parte líquida del semen, el plasma seminal.

Es importante saber que cada una de las glándulas que intervienen en la composición del plasma seminal del semen segrega un líquido que tiene una determinada función: lubrificar, nutrir a los espermatozoides, proteger a los espermatozoides, regular el pH, etc. Veamos las principales características del semen:
- Tiene una consistencia de coágulo, debido a la facilidad de solidificación que posee gracias al fosfato de espermina y otras proteínas.
- El promedio de volumen de semen de una eyaculación es de 1.5 a 5 mililitros. Pero ello depende mucho de la frecuencia con la que se ha eyaculado previamente, de si se ha pasado un período de abstinencia sexual y del grado de excitación sexual en el momento de la eyaculación
- El olor varía mucho de un hombre a otro y ello depende de múltiples factores.
- El color del semen es blanco o levemente amarillento por las flavinas provenientes de la vesícula seminal.
- La densidad normal de los espermatozoides en el semen varía de 50 a 150 millones por mililitro, por lo que cada eyaculación contiene entre 20 a 150 millones de espermatozoides por milímetro cúbico.
- Para que se produzca la fecundación del óvulo, el semen debe contener más de 20 millones de espermatozoides por mililitro.
Capacidad de fecundación del semen
Ya desde las primeras eyaculaciones el semen es capaz de fecundar, pero según advierten los expertos, durante la adolescencia temprana el volumen eyaculado suele ser escaso y con una baja presencia de espermatozoides, de escasa calidad, por lo que la fecundación suele ser más difícil durante este período, si bien es posible.
¿Cómo saber si la capacidad de fecundación del semen es buena?
Para saber si la capacidad de fecundación del semen de uno es buena se debe recurrir a un análisis del semen. Será a través de este análisis que se verá si el semen presenta una cantidad normal de espermatozoides y si tienen buena movilidad y morfología.
Mediante el análisis del semen, el médico puede llegar a determinar si los testículos fabrican correctamente los espermatozoides o si presentan algún problema. Sin embargo, los expertos advierten que el análisis de semen no es una prueba que permita diagnosticar si un hombre es fértil o estéril. El análisis en cuestión sirve solamente para orientar sobre la cantidad y calidad del plasma seminal y de la secreción de los espermatozoides.
¿Cómo se hace el análisis de semen?
El análisis de semen se lleva a cabo en un laboratorio de andrología, donde se realiza un análisis macroscópico y un examen microscópico de la muestra:
- Examen macroscópico: observa la medida del volumen total eyaculado, el aspecto, el color, el pH, etc.
- Examen microscópico: se cuantifican el número de espermatozoides en el total eyaculado y también su concentración por cada mililitro. También se valora la movilidad espermática, así como el porcentaje de espermatozoides que presentan una buena morfología.
Todos los datos obtenidos del análisis de semen se comparan con los datos de referencia de la Organización Mundial de la Salud (OMS).
¿Qué significa si se obtienen unos resultados normales?
Los resultados del análisis del semen se consideran normales cuando todos los valores están dentro del rango que presentaron el 95% de los individuos fértiles analizados por la OMS. Es importante recordar que este análisis no sirve para valorar la fertilidad o esterilidad, pues la infertilidad es un concepto mucho más complejo, en el que intervienen muchos factores.
Es posible que un hombre obtenga unos resultados normales en su análisis de semen y que, sin embargo, tenga problemas a nivel reproductivo, como presentar un porcentaje alto de espermatozoides con roturas en su cadena del ADN, o tener un problema derivado de un factor inmunológico o de una alteración de origen genético.
¿Qué significa si se obtienen unos resultados anormales?
Si los resultados obtenidos del análisis de semen es anormal no quiere decir que haya una alteración de relevancia. El resultado anormal lo que indica al médico es que debe estudiar el caso con más detalle con el objetivo de averiguar qué ocurre.
A veces puede suceder que se detecta una ausencia de espermatozoides, lo que puede ser debido a una falta de producción por parte del testículo o a una obstrucción que imposibilita su salida. Tanto en un caso como en el otro es preciso conocer la causa para valorar el tratamiento más adecuado a seguir.
Principales problemas de la calidad seminal
Existen varios problemas relacionados con la calidad seminal. De hecho, la baja calidad del esperma es una de las causas más comunes de infertilidad masculina. Además, existen varias alteraciones espermáticas que pueden llevar a problemas de fertilidad en el hombre, aunque las más destacadas afectan a la concentración, movilidad y morfología de los espermatozoides en el eyaculado. Veámoslo con más detalle.

1. Número de espermatozoides
Durante el camino que han de recorrer los espermatozoides hasta llegar a las trompas de Falopio, donde se encuentra el óvulo, se topan con numerosos obstáculos que no todos los espermatozoides son capaces de superar. Así pues, resulta importante contar con una buena cantidad de espermatozoides en el eyaculado para asegurarse de que así al menos uno de ellos es capaz de llegar al ovocito, produciendo la fecundación.
Las tres complicaciones básicas relacionadas con la cantidad de espermatozoides son:
- Oligozoospermia u oligospermia: se diagnostica cuando el recuento de espermatozoides es menor a 15 millones/ml de eyaculado.
- Criptozoospermia: actualmente se define en muestras en cuyo análisis inicial no se observan espermatozoides aunque sí se aprecian algunos tras la centrifugación.
- Azoospermia: ocurre cuando no se ve ningún espermatozoide en el eyaculado.
2. Movilidad espermática
Para que el espermatozoide llegue al óvulo, ha de moverse por el tracto reproductor femenino de forma progresiva, rápida y vigorosa. Si menos del 40% de los espermatozoides se mueven o si menos del 32% lo hacen de forma progresiva, se considera que hay un problema con la movilidad espermática.
3. Morfología del espermatozoide
Un espermatozoide considerado normal debe tener tres estructuras perfectamente definidas:
- Cabeza ovalada, sin vacuolas ni irregularidades en el contorno.
- Pieza media o cuello de grosor y longitud adecuada.
- Cola fina, larga y móvil.
Se considera que un espermatozoide es morfológicamente anómalo cuando presenta alguna o varias de estas estructuras alteradas. Por ejemplo: cola enrollada, más de una cola, cabeza redonda o puntiaguda, etc.
4. Otras anomalías
Aunque las anteriores alteraciones son las más comunes, existen otras que también deben tenerse en cuenta a la hora de estudiar la calidad seminal:
- Hipospermia: se da cuando el volumen del esperma es menor a 1.5 ml.
- Necrospermia: se trata de una alteración de la vitalidad espermática diagnosticada cuando más del 58% de los espermatozoides están muertos.
- Aspermia: es la ausencia de eyaculado.
- Leucospermia o piospermia: se da cuando vemos más de 1 millón de leucocitos/ml de semen eyaculado.
Consejos para mejorar la calidad del esperma
La calidad del esperma puede variar dependiendo de muchos facotres. Por ejemplo, el estrés, la toma de medicación específica, la alimentación, el tiempo de abstinencia sexual, los factores ambientales, etc. Si quieres mantener una buena calidad seminal, lo adecuado es seguir una pautas saludables de vida. Te damos unos consejos:
- Evitar hábitos tóxicos como el cigarro, el alcohol o las drogas.
- Realizar ejercicio físico regular, pero sin hacer actividades de gran intensidad.
- Evitar la exposición a ciertas sustancias químicas o radioactivas.
- Evitar el sobrecalentamiento de la zona testicular; es decir, evitar comportamientos como llevar el celular en el bolsillo, apoyar la laptop sobre los testículos o llevar ropa muy ajustada.
- Seguir una alimentación sana y equilibrada, rica en antioxidantes y vitaminas.
- En la medida de lo posible, reducir el estrés y apostar por un estilo de vida tranquilo.
(Te interesa: Espermatozoide: así se forma y se desarrolla)
..............
¿Conocías estos datos sobre el semen, sus características y posibles problemas? ¡Déjanos tu comentario!



















